走近“肺癌生态系统” 科学认识肺癌防治
肺癌是我国最常见的恶性肿瘤,发病率、死亡率均居恶性肿瘤首位,堪称我国“第一癌症杀手”。近年来,不断恶化的环境以及吸烟问题,让患者群体不断扩大。8月31日,主题为“书写你的传奇”罗氏肺癌创新高峰论坛在上海正式举办。论坛上,国内外肺癌治疗领域顶级专家汇聚一堂,聚焦全球肺癌话题开展了巅峰对话。
建设完善“肺癌生态系统”体系 早筛早治很关键
今年4月,国家癌症中心发布的中国恶性肿瘤流行情况分析报告显示,我国每年新发恶性肿瘤病例392.9万例,我国肺癌死亡率与30年前相比上升了465%,每年新发肺癌约78.7万人,因肺癌死亡约63.1万人,在所有致死恶性肿瘤中,肺癌高居发病人数和死亡人数首位。
降低肺癌死亡率已成为目前我国公共卫生的一个重大任务,健康中国2030规划中强调一定要在肺癌的高发地区开展癌症的早诊和筛查工作,到2030年国家癌症死亡率要下降15%,这是从国家层面第一次提出了癌症防控的目标值。吉林省肿瘤医院院长、吉林省肺癌诊疗中心主任程颖教授指出,要从根本上控制肺癌的发生发展,强调全程管理,有效形成 “肺癌生态系统”,从公众宣传、到早筛、规范治疗、再到随访,形成 “预防、筛查、诊疗、管理”的全链条闭环控制体系。
肺癌发病病因主要有吸烟、环境污染、职业接触、肺部慢性病以及遗传基因易感性等。其中吸烟是肺癌发病的首位高危因素,80%以上的肺癌被认为是由于吸烟而引起。据悉,吸烟者患肺癌的几率比不吸烟者高10倍以上,可怕的是二手烟让不吸烟女性患者比例在不断上升。程颖教授指出,提高公众肺癌科学预防认知,强化公众自我检查和定期健康体检的健康意识,非常关键。肺癌高危人群,如年龄在45岁以上、吸烟史在20年以上,有肺部疾病史、有肿瘤家庭史,这些肺癌高危人群更需要定期体检,使用胸部低剂量CT进行肺癌筛查。目前已经有大量证据表明使用胸部CT做肺癌筛查可以及早发现早期肺癌,并能够降低20%的死亡率。
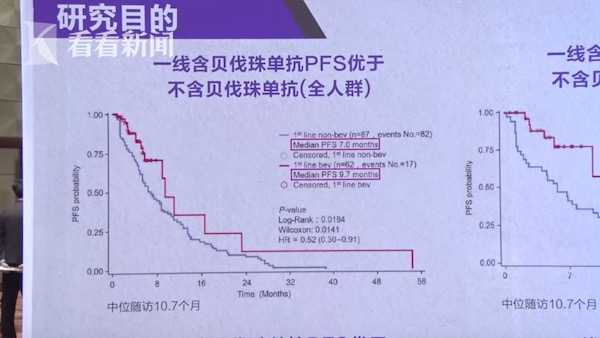
免疫为对抗癌症带来了重大变革,PD-L1走进了人们的视野,很多患者都对新药Atezolizumab充满期待。程颖教授讲到,PD-L1为非小细胞肺癌和小细胞肺癌治疗提供了全新治疗策略。在今年CSCO指南更新中,SCLC的治疗获得历史性重大突破,免疫靶向药物首次推荐用于SCLC的治疗,一线使用Atezolizumab+化疗能够显著改善患者的OS(总生存期)和PFS(无进展生存期),免疫联合化疗方案将有望成为SCLC的一线治疗新选择,颠覆传统无药可治的局面。

20年磨一剑 从落后到中国贡献
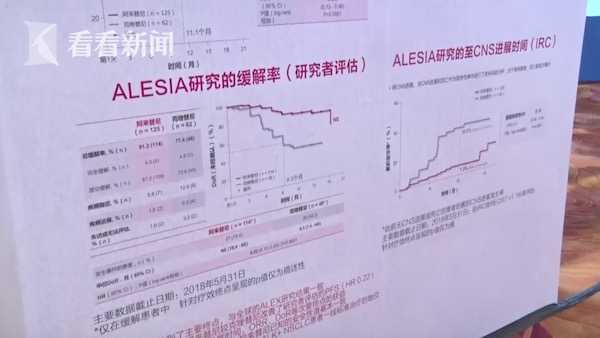
论坛上,广东省人民医院终身主任、广东省肺癌研究所名誉所长吴一龙教授介绍了中国肺癌治疗领域整体发展历程。20年来,随着驱动基因的发现,中国的肺癌治疗之路正在一步步走向精准诊疗时代。以非小细胞肺癌(NSCLC)为例,其最常见的基因突变是EGFR和ALK。肺癌精准医疗的历史可概括为:起始于发现EGFR基因突变,细化于对ALK基因突变的认识。EGFR突变是目前肺癌靶向药物对应的主要驱动基因,目前EGFR阳性的NSCLC已有了多种相应靶向药物。虽然ALK突变人群仅5%到8%,但是我国人群基数较大。在ALK阳性患者治疗方面,医学界也惊喜地发现ALK抑制剂在靶向治疗上有了很多突破性进展。
吴一龙教授说,以2018年在中国获批上市的创新型第二代ALK抑制剂——阿来替尼为例,阿来替尼一线治疗可将ALK阳性患者中位PFS延长至34.8个月,相比以前翻了3到4倍。同时,还可有力控制脑部病灶,将脑转移发生或进展风险降低84%。肺癌诊疗的精准化理念深入人心,靶向治疗等新兴治疗手段层出不穷,给肺癌领域带来了革命性变化。一方面,有肺癌驱动基因的患者,靶向治疗可使得患者中位生存期达到4到5年。另一方面,无已知肺癌驱动基因患者的生存期往往在一年左右,现在通过免疫治疗可以让这部分患者的5年总生存率达到16%。沿着这两条路继续前行,对患者进行规范化治疗,有望实现将肺癌当做慢病来管理。
(编辑:胡琰琦)
推荐视频

剑网行动举报电话:12318(市文化执法总队)、021-64334547(市版权局)
Copyright © 2016 Kankanews.com Inc. All Rights Reserved. 看东方(上海)传媒有限公司 版权所有


























 沪公网安备 31010602001114号
沪公网安备 31010602001114号
全部评论
暂无评论,快来发表你的评论吧